Op zaterdag 24 augustus 2024 had ik de eer uitgenodigd te zijn om een presentatie te verzorgen op een seminar van het ministerie van Volksgezondheid en de PAHO. Hoofdthema’s waren organisatie van zorg voor allen en de financiering daarvan. Het seminar kwam op een moment dat Suriname werd opgeschrikt door nieuwsberichten over baby’s die stierven in het Academisch Ziekenhuis Paramaribo (AZP).
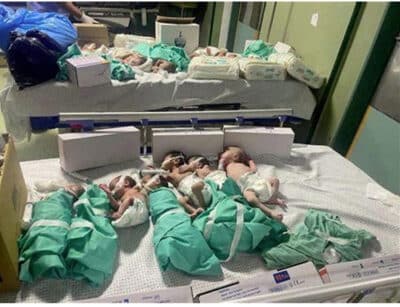
Dode baby’s
De dode baby’s in het AZP vormen het stille punt in het midden van een wervelwind van samenvloeiende wantoestanden en misverstanden. De problematische kanten van medische technologie, de onbetaalbare kosten, de ondraaglijke keuzes over leven en dood, het Fee for Service systeem, migratie van gezondheidswerkers, slechte resultaten en algemene, publieke ontevredenheid over de zorg, komen samen in de wervelwind rondom de dode baby’s.
Het seminar kwam op het juiste moment voor de in de Ballroom van Torarica verzamelde professionals en managers om zich opnieuw te bezinnen op het doel van Health for All en de strategie van de Primary Health Care om goede zorg voor iedereen waar te maken. De multisectorale financiële en sociale crisis die Suriname getroffen heeft, bracht de gevolgen van jarenlange verwaarlozing en mismanagement van de zorg naar buiten.
Déjà vu
In de tijd dat ik nog voor het BOG werkte, van 1980 tot 2013, hadden we minstens één keer per jaar een seminar over Health for All en Primary Health Care. Er werden enkele successen geboekt, in de jaren negentig en het eerste decennium na 2000, zoals de vaccinatiedekking , de afremming van de eerste golf hiv-besmettingen, en de herbeteugeling van malaria in het binnenland na de Binnenlandse Oorlog. Maar de doelstelling van gezondheid voor allen werd bij lange na niet bereikt. In de jaren negentig schreef ik voor het ministerie een rapport waarin ik aangaf, dat het BOG dertig gespecialiseerde public health artsen en minstens vierhonderd milieu-inspecteurs nodig had. Tegenwoordig werkt er geen enkele public health arts en moeten veertig milieu-inspecteurs de 80.000 huizen en de 20.000 bedrijven (waaronder talloze warungs en restaurants) jaarlijks inspecteren. De toegang tot zorg van goede kwaliteit gaat gedurig achteruit. Ik ging in 2013 met pensioen en ik deed voor het eerst in 10 jaar mee aan een seminar als deze. Van de staf van het ministerie kende ik bijna niemand meer. In de zaal zag ik tot mijn genoegen veel onbekende jonge gezichten, en ook nog een paar mensen die er in mijn tijd al bij waren. maar verder leek het alsof er niets veranderd was. Bijna een déjà vu ervaring. Dezelfde toespraken. Dezelfde rituelen. De PAHO-vertegenwoordiger, zittend naast de directeur. Dezelfde particuliere consultants met hun laptops. De met microfoons rondrennende assistenten. Dezelfde diensthoofden van zorginstelling in de zaal, managers en professionals in het medisch systeem. Handopleggers en kruidendokters, pyayman en dresiman ontbraken in mijn tijd en ontbreken nog steeds. Patiënten, mantelzorgers, verpleegkundigen en medisch studenten komen ook niet aan bod. Toen niet en nog steeds niet. Terwijl duizenden mensen redelijk bevredigend zorgresultaten schijnen te vinden bij alternatieve zorgverleners, worden dezen niet gekend in het streven naar Health for All, alhoewel dat wel zou moeten gebeuren volgens de Primary Health Care Strategie.

Stijgende kosten, dalende resultaten
Het grootste probleem van het medisch zorgstelsel is de financiering, op korte afstand gevolgd door het probleem van de kwaliteitsbewaking. Ondanks de stijgende kosten en de steeds grotere en duurdere medische interventies, wordt er weinig gezondheidswinst geboekt in de zin van lagere sterftecijfers en andere indicatoren van volksgezondheid. Voor elk probleem dat wordt verholpen, worden er twee nieuwe veroorzaakt, zo lijkt het wel. Een man wordt bestraald vanwege prostaatkanker en heeft daarna de rest van zijn leven last van bloedige diarree. Een man ondergaat een operatie vanwege een bedrijfsongeval en de chirurg laat watten achter in de wond met als uiteindelijk gevolg amputatie van het geopereerde been. Bij een vrouw die een knobbel uit de borst liet verwijderen, werd ook verband achtergelaten in de wond. Dit zijn beide recente gevallen in mijn praktijk. In Amerika en andere rijke landen gaan er meer mensen dood aan medische fouten dan aan verkeersongevallen. Veel behandelingen zijn onnodig of onbetekenend, zoals het geven van antibiotica aan kinderen met een virusinfectie.
Monopolisering van medische verrichtingen door de klasse van de artsen en de technologisering van de zorg in het algemeen dragen bij aan het onbeheersbaar maken van de kosten in de zorg. Verpleegkundigen en andere werkers worden onderbenut en ondergewaardeerd. De hiërarchische verhoudingen hinderen de verspreiding van kennis en vaardigheden onder de werkers in de zorg.
Medisch kapitalisme
De problemen met kosten en de kwaliteit zijn niet toevallig, maar systemisch. We hebben te maken met een medisch kapitalistisch systeem. Particuliere huisartsen en geprivatiseerde ziekenhuizen verlenen de medische zorg. Sedert de jaren tachtig vond er in het beleid van volksgezondheid, helemaal in lijn met de gangbare mode in het Reagan-Thatcher-tijdperk, een koerswijziging plaats waarbij de rol van de staat werd afgebouwd en overheidstaken werden geprivatiseerd. In plaats van financiering van de zorg uit belastingopbrengsten moest de zorg voortaan gefinancierd worden door premies die verzekerden bij verzekeringsmaatschappijen storten .
Een belangrijk argument voor het privatiseren van de zorg was dat de marktwerking zou zorgen voor concurrentie, beterde dienstverlening en dalende kosten. Het tegendeel is gebleken. De medische markt in een sellers market. Dat wil zeggen, de verkoper bepaalt wat de klant moet kopen.
De arts bepaalt wat de patiënt nodig heeft. Dit maakt dat er nooit sprake kan zijn van een gezonde marktwerking in de zorg. Ook met de kwaliteit van de zorg werkt marktwerking averechts. Zorg vereist samenwerking tussen gezondheidswerkers van verschillende disciplines. De concurrentie tussen artsen leidt tot te veel onnodige behandelingen en verwijzingen, en ook vaak tot te late verwijzingen. Om ‘klanten’ te plezieren, worden er overmatig recepten op verzoek en ziektebrieven uitgeschreven. Het systeem creëert ongelijkmatige verdeling van de patiënten over de dienstverleners. Sommige huisartsen hebben meer dan 2000 patiënten ingeschreven, andere hebben er maar 500 of minder. Door de financiering van de zorg over te hevelen van de overheid naar particuliere verzekeraars is de zorg die een individuele patiënt ontvangt in laatste instantie niet meer alleen afhankelijk van zijn conditie, maar ook van de hoogte van de door hem betaalde maandelijkse premie. Dit draagt bij aan de ongelijke toegankelijkheid van zorg, wat in tegenspraak is met de strategie van primary health care.
Het medisch kapitalisme heeft neveneffecten op sociaal vlak zoals de tweederangsbehandeling van BaZo- en SZF-verzekerden (de staatsverzekeringsmaatschappij) vergeleken met verzekerden van particuliere verzekeraars.
Dat de medische markt geen normale markt is, blijkt uit de slechte behandeling. Mensen zitten uren te wachten in overvolle wachtkamers met onvoldoende faciliteiten zoals drinkwatervoorziening, toiletten en comfortabele stoelen.
Fee for Service
Het eerste wat er gedaan zou moeten worden om de kosten van de zorg beheersbaar te maken, is het afschaffen van het fee for service systeem voor betalingen aan medische specialisten. Specialisten worden per verrichting betaald. Dit maakt dat behandelingen worden opgedeeld in declareerbare verrichtingen. Als de patiënt een verwijsbrief heeft voor kniepijn, dan wordt er alleen naar de knie gekeken en niet naar zijn hoofdpijn. Het kijken naar het hoofd is een andere verrichting en daarvoor moet een aparte verwijsbrief worden gegeven. Het systeem leidt tot onnodige behandelingen en te lange opnames. Het systeem is erg corruptiegevoelig. Door onvoldoende intercollegiale samenwerking is de zorg inefficiënt en niet optimaal voor de patiënt. De particuliere huisartsen worden betaald volgens een abonnementssysteem. Per ingeschreven patiënt krijgt de huisarts elke maand een bedrag. Dit systeem staat haaks op het fee for service systeem van de specialisten. Dit werkt onnodig verwijzingen in de hand. Voor de huisarts is het voordelig om te verwijzen, want hij krijgt zijn maandelijks bedrag, al heeft hij de patiënt niet gezien. Voor de specialist is dat natuurlijk ook prettig, want die kan gaan declareren. En veel patiënten vinden dit ook goed, want die denken dat ze bij de specialist eindelijk een oplossing zullen vinden voor hun onverklaarde klachten.
Het medisch model
De medische zorg gaat uit van de bijzondere relatie die er zou moeten bestaan tussen de individuele arts en de patiënt, de huisarts als een soort vader- of moederfiguur die een speciale vertrouwensband heeft met de patiënt. Deze van de wereld losgekoppelde arts-patiëntrelatie sluit alle significante anderen uit. Het is een relatie die de sociale verantwoordelijkheid van zowel arts als patiënt op de achtergrond plaatst. De arts-patiëntrelatie is een ongelijke machtsverhouding. De arts beslist en de patiënt moet gehoorzamen. Dit bevordert niet de actieve participatie die nodig is van patiënten voor preventie en de verbetering van de gezondheid. Het medisch model belemmert preventieve interventies die niet passen in het model. Met vaccinaties lukt het nog omdat er daar sprake is van witte jassen, handschoenen, naalden en spuiten. Maar met de bevordering van borstvoeding, wil het al decennialang niet lukken. Daar schiet het medisch model tekort en wordt duidelijk dat we een sociaal model van zorg we nodig hebben. Het medisch model is niet verenigbaar met het sociale model van zorg. Het medisch model leidt tot onderbenutting en onderschatting van de capaciteiten van verpleegkundigen en andere werkers. Mede door de technologisering van de zorg werd de verpleegkundige gereduceerd van een autonome professional tot bediende van de arts en verlengstuk van medische apparaten. Er is een grote kloof tussen de inkomens van artsen en verpleegkundigen.
Medisch imperialisme
Er is een tweedeling in de wereld, metropool versus periferie. Dat is bepalend voor onze mogelijkheden. We voelen de impact van dit systeem in de vorm van medische imperialisme, dat gekenmerkt wordt door het wegtrekken van specialisten, verpleegkundigen en andere geschoolde werkers uit de periferie naar de metropool en door de import van dure medicijnen en apparatuur uit de metropool in de periferie. Artsen die in de metropool studeerden en hebben leren werken met de technologische mogelijkheden van de metropool en vinden dat ze in een land als Suriname niet kunnen werken. We hebben de apparaten niet.
Een gevolg van het medisch imperialisme is dat de culturele diversiteit in de zorg verarmt. Alternatieve kennissystemen worden buitengesloten in het technologische zorgsysteem. De kennis van de inheemsen over geneeskrachtige planten wordt niet geïntegreerd in het zorgsysteem. De internationale farmaceutische industrie weet er wel raad mee. Die neemt patent op medicinale planten uit het regenwoud. Wij mogen daarna de dure medicijnen die uit de plant gehaald worden, kopen.
Complexe snel veranderende weerbarstige problemen
We zien dat in de medisch-technologische zorg steeds ingrijpendere en dubieuzere interventies worden gepleegd om mensen met ernstige en complexe aandoeningen in leven te houden. Dit brengt ondraaglijke vraagstukken over leven en dood met zich mee. Het arts-patiënt medisch model schiet tekort in de behandeling van de belangrijkste hedendaagse gezondheidsproblemen die te maken hebben met zaken zoals de vergrijzing, individualisering en eenzaamheid, gedrags- en persoonlijkheidsstoornissen, angst en depressiviteit. Klimaatverandering brengt veranderingen teweeg in de verspreiding van besmettelijke ziekten en door insecten overgebrachte ziekten zoals dengue, gele koorts. Milieuvervuiling leidt tot wereldwijde achteruitgang in spermakwaliteit, vroegtijdige puberteit, hart- en vaatziekten, longaandoeningen en neurologische aandoeningen zoals de ziekte van Parkinson. De globalisatie veroorzaakt wereldwijde pandemieën zoals die van hiv, cholera, influenza, ebola, etc. De ontginning van wildernis en natuurgebieden en het leven in steden brengt de mensheid in contact met nieuwe, voorheen onbekende ziekteverwekkers, zoals COVID, SARS, Campylobacter, Legionella). Door de hedendaagse levensstijl worden chronische ziekten zoals obesitas, hypertensie en diabetes voortgebracht. Daarnaast neemt het aantal mensen toe dat lijdt aan onverklaarbare aandoeningen, zoals fibromyalgie, dyspepsia, chronic fatigue syndrome, prikkelbare darmen, prikkelbare blaas). Het medisch model schiet tekort in de behandeling van al deze veelvoorkomende aandoeningen.
System failure
Er is weinig samenwerking tussen de sector volksgezondheid en aanpalende sectoren van de overheid, bijvoorbeeld tussen de ministerie van sociale zaken en volksgezondheid. De politiek faalt. Er is geen beleid om de geschetste problemen in het zorgstelsel aan te pakken. Ministers van Volksgezondheid komen aanzitten zonder sterk politiek mandaat om de noodzakelijke maatregelen te nemen voor de instelling van een nationaal zorgstelsel, empowerment van verpleegkundigen en andere werkers, inclusie van alternatieve genezers in het zorgstelsel. Er is een nationaal door de staat bekostigd zorgstelsel nodig, maar de ministers van Volksgezondheid zijn niet in staat het fee for service systeem af schaffen. Er is een tekort aan thuiszorg, mogelijk ook vanwege het niet goed passen in het exclusieve arts-patiënt model. Er is geen ondersteuning voor mantelzorgers, die de thuiszorg geven aan een ziek familielid. De inspectoraten van het ministerie van Volksgezondheid bestaan niet of werken niet. Het vertrouwen van publiek in de zorg neemt af. Dat blijkt uit de anti-vaccinatiebeweging die sedert Covid-19 voet aan de grond kreeg. De dictatoriale aanpak van de vaccinaties en de lockdowns en de daaropvolgende beperkingen voor de toegang van patiënten tot instellingen, hebben het vertrouwen van de mensen in het systeem ondermijnd.

Prioriteiten
Sommigen roepen dat arme Amar Ramadhin naar huis moet. Dat is geen oplossing. Er komt een andere brandjesblusser in zijn plaats, want geen enkele partij heeft een plan, laat staan de moed en de kracht die nodig is om de sector te ordenen. Absolute prioriteit heeft de afschaffing van het fee for servise systeem. Dat is het begin. Er is een nationaal zorgstelsel nodig, gefinancierd door de staat. In de plaats van of naast particuliere huisartsenpoliklinieken moeten er multidisciplinaire gezondheidscentra worden opgezet voor integratie van medische, sociale en ecologische zorg op gemeenschapsniveau. Er is een nationale gezondheidsraad nodig om multi-sectoraal beleid voor te bereiden. Verpleegkundigen en andere werkers moeten opgewaardeerd worden qua functie en betaling. De opleiding van huisartsen moet worden aangepast. Ze worden tot nu toe opgeleid in ziekenhuizen en leren niet om te werken in lokale gemeenschappen. Ze weten te weinig van management en gemeenschapswerk. En last but not least, er moet een sterke public health autoriteit komen in plaats van het zwakke BOG.
Dit is in grote lijnen het verhaal dat ik verteld heb aan de gezondheidswerkers in Torarica. We zullen zien of er een politieke partij komt met de moed en de kracht om de noodzakelijke maatregelen te nemen.
wjbakker53@gmail.com




